Jak rozpoznać zapalenie korzonków – objawy, których nie wolno lekceważyć to przewodnik po kluczowych informacjach na temat korzonków i bólu pleców. Ten artykuł wyjaśnia mechanizmy, symptomy, metody diagnostyka oraz zalecane formy leczenie i profilaktyka w kontekście zdrowia i medycyny.
Mechanizmy powstawania zapalenia korzonków
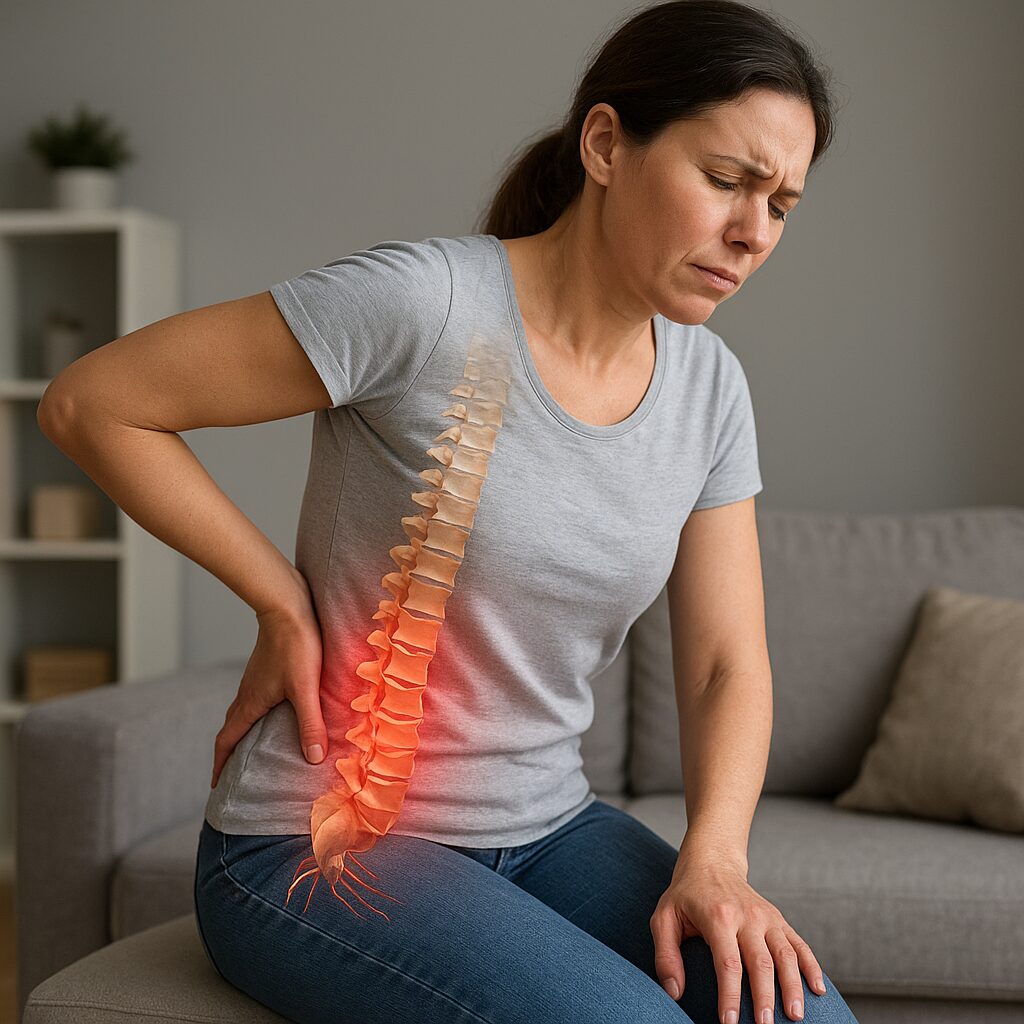
Zapalenie korzonków to stan, w którym dochodzi do podrażnienia lub ucisku korzeni nerwowych wychodzących z rdzenia kręgowego. W większości przypadków przyczyną są zmiany zwyrodnieniowe kręgosłupa, takie jak przepuklina dysku międzykręgowego, stenoza kanału kręgowego czy osteofity. Uszkodzenie czy przemieszczenie jądra miażdżystego powoduje lokalny stan zapalny, a w efekcie charakterystyczny ból promieniujący wzdłuż przebiegu nerwu.
Do czynników ryzyka należą:
- przeciążenia statyczne i dynamiczne kręgosłupa, zwłaszcza przy dźwiganiu ciężarów;
- urazy kręgosłupa, w tym mikrowstrząsy powtarzalne;
- nieprawidłowa postawa ciała podczas pracy siedzącej;
- nadwaga i brak regularnej aktywności fizycznej;
- predyspozycje genetyczne do zmian zwyrodnieniowych.
W rezultacie przewlekłych przeciążeń może dojść do uwypuklenia krążka międzykręgowego i wtórnego stanu zapalnego korzonków, któremu towarzyszy wzmożone napięcie mięśni przykręgosłupowych.
Objawy i diagnostyka
Typowe objawy zapalenia korzonków to ból o nagłym lub przewlekłym charakterze, który może się nasilać podczas kaszlu, kichania czy nagłych skrętów tułowia. Często pojawia się:
- ból promieniujący z okolicy lędźwiowej w kierunku pośladka, uda, a nawet stopy;
- parestezje, drętwienie lub mrowienie w obrębie unerwianym przez dany korzeń;
- osłabienie siły mięśniowej kończyny dolnej;
- zaniki odruchów ścięgnistych w stawie kolanowym lub skokowym;
- sztywność i ograniczenie ruchomości kręgosłupa.
Badania przedmiotowe i podmiotowe
Podstawą jest precyzyjny wywiad lekarski i badanie neurologiczne. W trakcie badania lekarz ocenia m.in. test Lasegue’a, test Bragarda czy objaw Wassermana. Test Lasegue’a polega na unoszeniu wyprostowanej kończyny dolnej pacjenta leżącego, co często wywołuje ból promieniujący.
Obrazowanie medyczne
- MRI (rezonans magnetyczny) – złoty standard w ocenie jądra miażdżystego i ucisku korzeni;
- TK (tomografia komputerowa) – pomocna przy ocenie struktur kostnych i ewentualnych zwapnień;
- USG – można wykorzystać do wstępnej oceny tkanek miękkich;
- EMG (elektromiografia) – bada przewodnictwo nerwowe i potwierdza stopień uszkodzenia korzenia.
Leczenie zachowawcze i chirurgiczne
W pierwszej kolejności rekomendowane jest leczenie zachowawcze, które łączy farmakoterapię i fizjoterapię. Standardowo stosuje się:
- lek przeciwbólowy i przeciwzapalny (niesteroidowe leki przeciwzapalne);
- krótkotrwałą kurację glikokortykosteroidami w iniekcjach przykręgosłupowych;
- leki rozluźniające mięśnie (miorelaksanty);
- blokady korzeni nerwowych pod kontrolą USG lub RTG.
Rola fizjoterapii
Fizjoterapia to kluczowy element procesu leczenia. Obejmuje ona terapię manualną, kinesiotaping, masaż głęboki oraz ćwiczenia stabilizacyjne i rozciągające. Stosuje się również ultradźwięki, laseroterapię i diatermię, które przyspieszają procesy naprawcze w obrębie tkanek. Ważnym elementem jest indywidualnie dobrany program ćwiczeń izometrycznych, poprawiających napięcie mięśni głębokich.
Wskazania do operacji
W przypadkach braku poprawy po 6–8 tygodniach leczenia zachowawczego lub przy nasilonym deficycie neurologicznym rozważa się zabieg chirurgiczny. Najczęściej wykonuje się:
- mikrodyscektomię – usunięcie fragmentu wypukłego dysku;
- laminektomię – poszerzenie przestrzeni kanału kręgowego;
- techniki endoskopowe – minimalnie inwazyjne rozwiązania skracające czas rekonwalescencji.
Profilaktyka i znaczenie rehabilitacji
Kluczowe znaczenie w zapobieganiu nawrotom stanu zapalnego korzonków ma regularna aktywność fizyczna oraz ergonomia pracy i odpoczynku. W codziennym życiu warto zwrócić uwagę na:
- utrzymanie prawidłowej postawy ciała podczas siedzenia i stania;
- wzmacnianie rehabilitacja mięśni głębokich tułowia, pośladków i kończyn dolnych;
- stosowanie technik bezpiecznego podnoszenia ciężarów;
- kontrolę masy ciała i zdrową dietę wspierającą układ kostno-stawowy;
- regularne przerwy w pracy siedzącej oraz proste ćwiczenia rozciągające.
Warto również zainwestować w odpowiedni materac i ergonomiczne krzesło biurowe. Edukacja pacjenta oraz współpraca z doświadczonym fizjoterapeutą pozwalają opracować indywidualny plan ćwiczeń, który zmniejsza ryzyko nawrotu dolegliwości.

